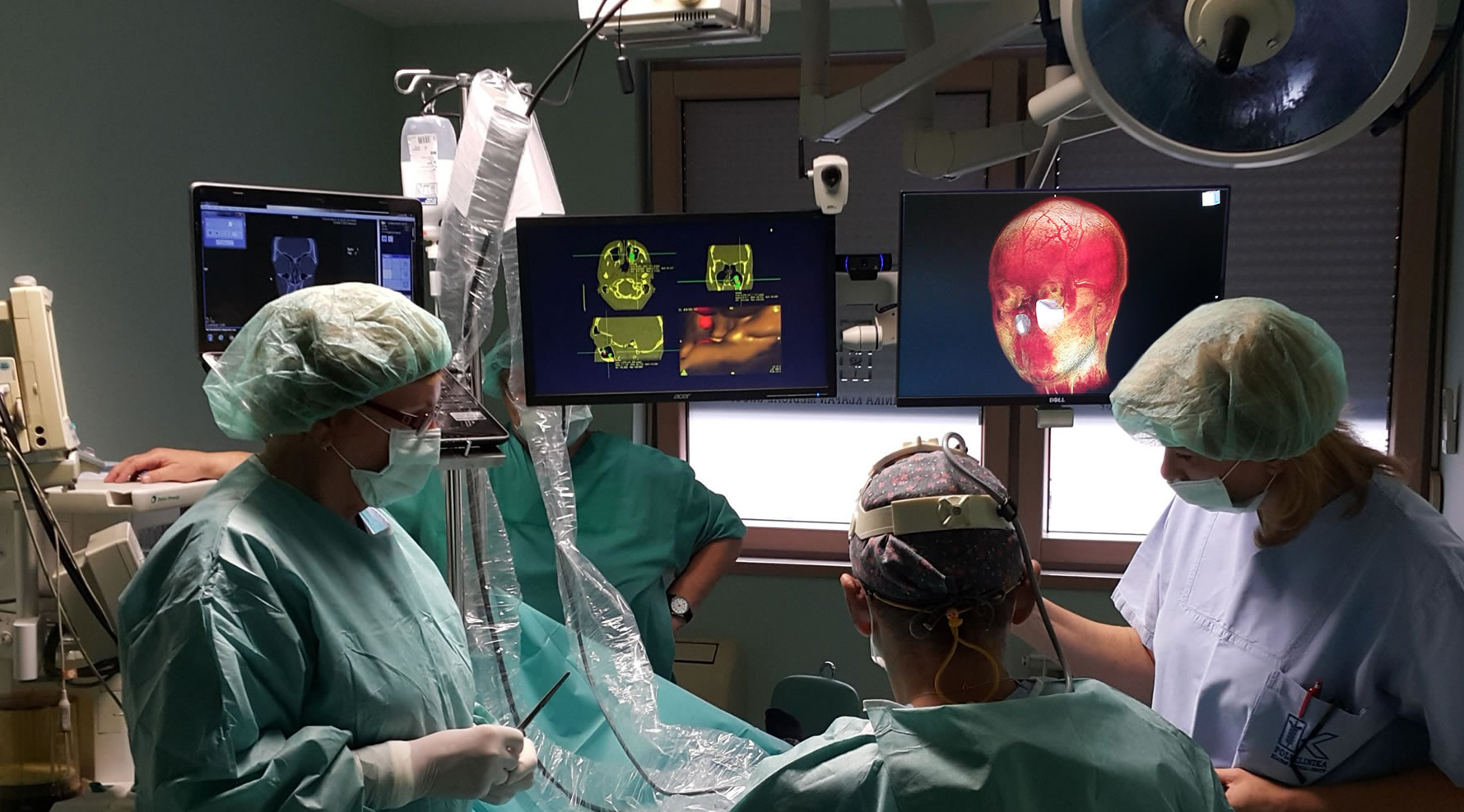
Dobro došli u Polikliniku Klapan Medical Group
Dobro došli u Polikliniku Klapan Medical Group
Nastavna baza Medicinskog fakulteta
Sveučilišta Josipa Jurja Strossmayera u Osijeku
Republika Hrvatska, EU
Privatna poliklinika sa sedamnnaestgodišnjim iskustvom
i konstantnim ulaganjem u inovacije i kvalitetu